アルツハイマー病根本治療薬の開発─治せる認知症を目指して [アルツハイマー病]
アルツハイマー病根本治療薬の開発─治せる認知症を目指して
(冒頭省略)
Ⅹ. アルツハイマー病の予防
プレクリニカル期の病態修飾薬による治療は,「発病後で認知症発症前」の治療開始を想定して行われるので,二次予防という範疇に含まれる。一方,一般的な意味での「予防」,すなわち発病自体を抑える一次予防を目指す動きもある。これまでに行われたさまざまな疫学研究に基づき,いくつかのADリスク因子や防御因子が推定されている。運動,高度な知的活動の継続,好ましい食生活,糖尿病・高脂血症・高血圧などの心血管リスク因子のコントロールなどである。しかし,これらの点への介入によって科学的に有意な結果を得るためには,膨大な数の参加者と厳密な介入の実施,長期間にわたるフォローアップが必要である。世界中でさまざまな介入研究が試みられているが,2014年に成果が発表されたフィンランドの研究(FINGER)は,2年間にわたって多数のリスク因子への同時介入を行ったもので,対象者として健常高齢者の中でも認知機能にわずかに問題がみられる例のみを抽出した精緻なものであった(Ngandu T, Lehtisalo J, Solomon A et al:A 2 year multidomain intervention of diet, exercise, cognitive training, and vascular risk monitoring versus control to prevent cognitive decline in at-risk elderly people(FINGER):a randomised controlled trial. Lancet Vol.385 2255-2263 2015)。FINGERでは「実行機能」「処理速度」「認知機能」のトータルスコアで介入群が対照群よりも有意に優れていたが,「記憶」では差は得られなかった。
(以下省略)
【秋山治彦:アルツハイマー病根本治療薬の開発─治せる認知症を目指して. BRAIN and NERVE Vol.68 463-472 2016】
私の感想:
論文のタイトルからしてA4治験で何か進展があったのかな・・と期待しましたが、そのような記述はありませんでした。
A4(Anti-Amyloid Treatment in Asymptomatic AD Trial)治験に関しては、朝日新聞アピタル「ひょっとして認知症-PartⅡ」第228回『親がアルツハイマー病、私の将来はどうかな!─予防的治療薬を与える大規模な研究』(2013年8月15日公開)においてご紹介しております。
親がアルツハイマー病、私の将来はどうかな!─予防的治療薬を与える大規模な研究
アルツハイマー病の原因遺伝子を保有するキャリアに対して、未発症の段階から早期介入または予防的治療薬投与を試みる大規模な研究が進められており、東北大学加齢医学研究所老年医学分野の荒井啓行教授がその概略について言及しております(岩坪 威、荒井啓行、井原康夫:座談会─アルツハイマー病. Current Therapy Vol.30 360-368 2012)。その概要と今後の展望についてご紹介し本稿を閉じたいと思います。
「Alzheimer's Prevention Initiative(API)による臨床研究は、南米のコロンビアにあるアンティオキアという町を舞台にした介入研究の計画です。そこに、あるファウンダー(創始者)から発したと思われるPS-1遺伝子変異の非常に大きな家系があります。その家系の現存者1,235名のうち、480名がミューテーション(変異)をもちながら、まだ発症していないキャリアであり、ミューテーション陽性者の平均発症年齢は48歳であることがわかっています。このキャリアの方を対象に、おそらく20代、30代あたりから、疾患修飾薬による治療を脳脊髄液のAβやアミロイドPETなどのバイオマーカーを用いて追跡しながら行うのです。つまり、アミロイドの蓄積を一度リセットし、アミロイドの全くない脳に戻したときに、はたして発症年齢をどれだけ遅らせることができるかを検討する壮大な研究計画です。」(一部改変)
筑波大学臨床医学系精神医学の朝田隆教授はこの研究について、「Alzheimer's Prevention Initiativeによる臨床研究では、ADを早期に発症する希少な遺伝子変異をもつ大家族で、Genentech社による治療薬crenezumabの効果が試されています。ここでは300名の未発症に人において、従来は避けられなかった認知機能低下に歯止めをかけられるか否か、また発症を遅くすることができるか否かが、5年間の追跡調査により調べられます(Miller G:Alzheimer's research. Stopping Alzheimer's before it starts. Science Vol.337 790-792 2012)。」(朝田 隆:アルツハイマー病の発症予防法の開発. からだの科学通巻278号 161-165 2013)と述べております。
そして、APIの他にも、DIAN(Dominantly Inherited Alzheimer Network)、A4(Anti-Amyloid Treatment in Asymptomatic AD Trial)といった研究組織が有望な検討を模索しております(http://211.144.68.84:9998/91keshi/Public/File/41/337-6096/pdf/790.full.pdf)。
DIANは、既知3タイプのAD原因遺伝子によって生じる早発性ADを研究するために2008年に設立された組織です。
なお、A4の研究対象は、70歳以上でPETによるアミロイドイメージングにて陽性であるが認知機能は正常な人(preclinical AD)であり、Aβを減少させることにより後続する神経細胞死へと至る流れに歯止めをかけられるか否かを検証することを主目的としており、DIANとは異なり、遺伝性ではない弧発性のアルツハイマー病の病理進行に注目して治療介入を目指すものです。
なお、A4研究(http://www.alzforum.org/new/detail.asp?id=3379)におきましては、シリーズ第189回『アルツハイマー病を治す薬への道─アルツハイマー病は3型糖尿病』(http://apital.asahi.com/article/kasama/2013070500006.html)のコメント欄およびシリーズ第95回『アルツハイマー病の治療薬─アルツハイマー病根本治療薬の姿』(http://apital.asahi.com/article/kasama/2013032900005.html)においてご紹介しましたsolanezumab(ソラネズマブ)の効果が試されます。
Facebookコメント
A4研究:
「抗アミロイド抗体による加療により、3年後にバイオマーカーにどのような変化が生じるかを検討するのがA4研究である。すなわち上流にあるアミロイド蓄積を抗体療法によって減らすことにより、下流にある神経細胞死や認知機能低下を予防できないか検討する試験である。」(嶋田裕之:DIAN研究. BRAIN and NERVE Vol.65 1179-1184 2013)
(冒頭省略)
Ⅹ. アルツハイマー病の予防
プレクリニカル期の病態修飾薬による治療は,「発病後で認知症発症前」の治療開始を想定して行われるので,二次予防という範疇に含まれる。一方,一般的な意味での「予防」,すなわち発病自体を抑える一次予防を目指す動きもある。これまでに行われたさまざまな疫学研究に基づき,いくつかのADリスク因子や防御因子が推定されている。運動,高度な知的活動の継続,好ましい食生活,糖尿病・高脂血症・高血圧などの心血管リスク因子のコントロールなどである。しかし,これらの点への介入によって科学的に有意な結果を得るためには,膨大な数の参加者と厳密な介入の実施,長期間にわたるフォローアップが必要である。世界中でさまざまな介入研究が試みられているが,2014年に成果が発表されたフィンランドの研究(FINGER)は,2年間にわたって多数のリスク因子への同時介入を行ったもので,対象者として健常高齢者の中でも認知機能にわずかに問題がみられる例のみを抽出した精緻なものであった(Ngandu T, Lehtisalo J, Solomon A et al:A 2 year multidomain intervention of diet, exercise, cognitive training, and vascular risk monitoring versus control to prevent cognitive decline in at-risk elderly people(FINGER):a randomised controlled trial. Lancet Vol.385 2255-2263 2015)。FINGERでは「実行機能」「処理速度」「認知機能」のトータルスコアで介入群が対照群よりも有意に優れていたが,「記憶」では差は得られなかった。
(以下省略)
【秋山治彦:アルツハイマー病根本治療薬の開発─治せる認知症を目指して. BRAIN and NERVE Vol.68 463-472 2016】
私の感想:
論文のタイトルからしてA4治験で何か進展があったのかな・・と期待しましたが、そのような記述はありませんでした。
A4(Anti-Amyloid Treatment in Asymptomatic AD Trial)治験に関しては、朝日新聞アピタル「ひょっとして認知症-PartⅡ」第228回『親がアルツハイマー病、私の将来はどうかな!─予防的治療薬を与える大規模な研究』(2013年8月15日公開)においてご紹介しております。
親がアルツハイマー病、私の将来はどうかな!─予防的治療薬を与える大規模な研究
アルツハイマー病の原因遺伝子を保有するキャリアに対して、未発症の段階から早期介入または予防的治療薬投与を試みる大規模な研究が進められており、東北大学加齢医学研究所老年医学分野の荒井啓行教授がその概略について言及しております(岩坪 威、荒井啓行、井原康夫:座談会─アルツハイマー病. Current Therapy Vol.30 360-368 2012)。その概要と今後の展望についてご紹介し本稿を閉じたいと思います。
「Alzheimer's Prevention Initiative(API)による臨床研究は、南米のコロンビアにあるアンティオキアという町を舞台にした介入研究の計画です。そこに、あるファウンダー(創始者)から発したと思われるPS-1遺伝子変異の非常に大きな家系があります。その家系の現存者1,235名のうち、480名がミューテーション(変異)をもちながら、まだ発症していないキャリアであり、ミューテーション陽性者の平均発症年齢は48歳であることがわかっています。このキャリアの方を対象に、おそらく20代、30代あたりから、疾患修飾薬による治療を脳脊髄液のAβやアミロイドPETなどのバイオマーカーを用いて追跡しながら行うのです。つまり、アミロイドの蓄積を一度リセットし、アミロイドの全くない脳に戻したときに、はたして発症年齢をどれだけ遅らせることができるかを検討する壮大な研究計画です。」(一部改変)
筑波大学臨床医学系精神医学の朝田隆教授はこの研究について、「Alzheimer's Prevention Initiativeによる臨床研究では、ADを早期に発症する希少な遺伝子変異をもつ大家族で、Genentech社による治療薬crenezumabの効果が試されています。ここでは300名の未発症に人において、従来は避けられなかった認知機能低下に歯止めをかけられるか否か、また発症を遅くすることができるか否かが、5年間の追跡調査により調べられます(Miller G:Alzheimer's research. Stopping Alzheimer's before it starts. Science Vol.337 790-792 2012)。」(朝田 隆:アルツハイマー病の発症予防法の開発. からだの科学通巻278号 161-165 2013)と述べております。
そして、APIの他にも、DIAN(Dominantly Inherited Alzheimer Network)、A4(Anti-Amyloid Treatment in Asymptomatic AD Trial)といった研究組織が有望な検討を模索しております(http://211.144.68.84:9998/91keshi/Public/File/41/337-6096/pdf/790.full.pdf)。
DIANは、既知3タイプのAD原因遺伝子によって生じる早発性ADを研究するために2008年に設立された組織です。
なお、A4の研究対象は、70歳以上でPETによるアミロイドイメージングにて陽性であるが認知機能は正常な人(preclinical AD)であり、Aβを減少させることにより後続する神経細胞死へと至る流れに歯止めをかけられるか否かを検証することを主目的としており、DIANとは異なり、遺伝性ではない弧発性のアルツハイマー病の病理進行に注目して治療介入を目指すものです。
なお、A4研究(http://www.alzforum.org/new/detail.asp?id=3379)におきましては、シリーズ第189回『アルツハイマー病を治す薬への道─アルツハイマー病は3型糖尿病』(http://apital.asahi.com/article/kasama/2013070500006.html)のコメント欄およびシリーズ第95回『アルツハイマー病の治療薬─アルツハイマー病根本治療薬の姿』(http://apital.asahi.com/article/kasama/2013032900005.html)においてご紹介しましたsolanezumab(ソラネズマブ)の効果が試されます。
Facebookコメント
A4研究:
「抗アミロイド抗体による加療により、3年後にバイオマーカーにどのような変化が生じるかを検討するのがA4研究である。すなわち上流にあるアミロイド蓄積を抗体療法によって減らすことにより、下流にある神経細胞死や認知機能低下を予防できないか検討する試験である。」(嶋田裕之:DIAN研究. BRAIN and NERVE Vol.65 1179-1184 2013)
物忘れ外来初診にあたっての意向調査 [アルツハイマー病]
物忘れ外来初診にあたっての意向調査
【2016年5月~】
受診理由、どこまで病状説明を希望されているのかなどを診察前に把握したいと考えておりますので、アンケート調査にご協力下さい。
2014年2~4月、変性性認知症患者への告知および「人生の最終段階における医療」に関する意識調査を実施致しました。その結果は、第33回日本認知症学会学術集会(2014年11月29/30~12月1日、パシフィコ横浜)において発表し、論文報告(『入院高齢者診療マニュアル』【編者:神﨑恒一 著:笠間睦:認知症患者の胃瘻. pp278-280, 文光堂, 東京, 2015】)しております。
論文は、以下サイトにて閲覧可能です
http://akasama.blog.so-net.ne.jp/archive/c2305859212-1
【結果を振り返って】において記載しておりますように、事前に(=外来診療時に)詳細な説明を実施しますと、経腸栄養を希望するケースは6.9%(2/29)と少ないという結果でした。経腸栄養を希望された2名は、2名ともにHDS-R20点以下のグループです。HDS-R20点以下の14例中6例は言語障害などのため本人の意向を確認することが困難であったため、家族に対して終末期医療に関する意向調査を実施した状況ですが、経腸栄養を希望した2名は2名ともにご家族の意向によるものです。すなわち、ご本人が経腸栄養を希望された事例は皆無という結果でした。
※HDS-R:改訂長谷川式認知症スクリーニングテスト
得点による重症度分類は行わない(http://ninchisyoucareplus.com/plus/pdf/070421%E5%8A%A0%E8%97%A4%E6%8A%84%E9%8C%B2.pdf)ことになっております。しかしながら、各重症度別のHDS-R平均得点の目安も報告されています。
非認知症: 24.27±3.91
軽度 : 19.10±5.04
中等度 : 15.43±3.68
やや高度: 10.73±5.40
非常に高度: 4.04±2.62
大まかな目安として、中等度の認知機能低下(HDS-R≧16点)、やや高度の認知機能低下(15≧HDS-R>10点)、高度の認知機能低下(10点≧HDS-R)と覚えておいて下さい。
なお、認知機能検査が何点以下なら「意思能力の欠如」という明確な規定を定めることは困難です。それは、検査の点数には教育歴などが影響しますし、問題となる法律行為(意思表示)の内容によって、必要とされる意思能力は異なるという背景があるからです。
本人の意向を終末期医療に反映させるにあたって問題となってくる2つの大きな課題があります。一つは、私が2004年に実施した調査結果です。もう一つは、認知症における終末期の「定義」の問題です。定義の問題は非常に難しい問題ですので、1点目の課題について説明します。
私2004年7月~8月にかけて、アルツハイマー病患者さんの介護者39名を対象として意識調査を実施しました。その結果、39名中34名の方が、「自分自身が認知症になった場合に告知を希望する」と回答しました。しかし、患者さん本人に告知されているケースは34名中8名に過ぎませんでした(住田裕子:認知症の告知の問題. 老年精神医学雑誌 Vol.22 138-142 2011)。アルツハイマー病においては、自分自身が患者であるならばきちんと病名を知りたいけれど、家族の立場としては患者さん本人には知らせたくないという難しい問題も抱えております。

日本におきましては、告知に際して、診察室で突然病名を告げられるケースが後を絶ちません。認知症当事者である佐藤さんは著書(佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014)の中で告知を受けたときの状況を以下のように伝えています。
「2005年10月27日、私はアルツハイマー型認知症と診断されました。『あなたはアルツハイマー病です』と医師から言われたとき、私は頭が真っ白になり、質問することもできませんでした。」
「私の場合は、いきなり告知されたので、心の準備ができておらず、頭が真っ白になりました。ものすごいショックでした。
告知の際は、段階的に伝えるなどの配慮が必要だと思います。予後には個人差があることも伝えてほしいです。」
そこで、告知に際しても先ずは「本人意向」を確認し、告知すべきかどうか判断した方が良いだろうという考えに私は辿り着きました。第33回日本認知症学会学術集会で報告・発表した「全例告知」からは一歩後退する動きになってしまうかも知れません。
実はこの告知問題は、認知症の自動車運転の問題とも複雑に絡み合ってきます。高齢ドライバーの事故を防ぐため、75歳以上の高齢者が運転免許を更新する際「認知症の疑いがある」と判定された場合は、医師の診断を義務化するという道路交通法の改正案が、2015年6月11日の衆議院本会議で可決・成立しており、公布から2年以内に施行されます。すなわち、そこで認知症と診断されれば、ご本人に運転不可の理由を説明しなければなりませんので、本人の意に反して「“強制”告知」が導入される可能性があるのです。
以上のような背景も理解しアンケートにご協力よろしくお願いいたします。
質問1 本日の受診理由を教えて下さい。
( )
質問2 もし診察の結果、アルツハイマー病などの認知症であった場合、告知を希望されますか?
ご本人の意向:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
主たる介護者の意向:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
質問3 2の設問(本人意向)が「□はい」であった方にお聞きします。アルツハイマー病の標準的な経過(予後も含めて)について知りたいですか?(希望者にはFASTという資料をお渡ししますが、そこには厳しい内容が記載されている可能性もあります。)
ご本人の気持ち:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
主たる介護者の気持ち:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
質問4 3の設問(本人の気持ち)が「□はい」であった方にお聞きします。
嚥下障害が出現し口から食べられなくなったときにどのような医療を希望しますか?
□ 自然な最期を希望する
□ 末梢からの点滴を希望する
□ 経鼻経管栄養を希望する
□ 胃ろうからの経腸栄養を希望する
□ 高カロリー輸液(TPN)を希望する
□ 医師に任せる
□ その他( )
質問5:認知症の本人(当事者)が思いを語ることが多くなってきておりますがどう感じられますか? ご自身は、当事者の一人として思いを発信したいですか?
□ 発信したい
□ わからない
□ 発信したくない
□ 匿名を条件に思いは伝えたい
□ その他( )
※上記回答の理由( )
アンケートは以上です。ご協力誠にありがとうございました。
本日の回答内容は、当院の診療録に保存するとともに、必要があれば今後の継続診療をお願いするかかりつけ医の医師に紹介状に添付して報告致します。
【2016年5月~】
受診理由、どこまで病状説明を希望されているのかなどを診察前に把握したいと考えておりますので、アンケート調査にご協力下さい。
2014年2~4月、変性性認知症患者への告知および「人生の最終段階における医療」に関する意識調査を実施致しました。その結果は、第33回日本認知症学会学術集会(2014年11月29/30~12月1日、パシフィコ横浜)において発表し、論文報告(『入院高齢者診療マニュアル』【編者:神﨑恒一 著:笠間睦:認知症患者の胃瘻. pp278-280, 文光堂, 東京, 2015】)しております。
論文は、以下サイトにて閲覧可能です
http://akasama.blog.so-net.ne.jp/archive/c2305859212-1
【結果を振り返って】において記載しておりますように、事前に(=外来診療時に)詳細な説明を実施しますと、経腸栄養を希望するケースは6.9%(2/29)と少ないという結果でした。経腸栄養を希望された2名は、2名ともにHDS-R20点以下のグループです。HDS-R20点以下の14例中6例は言語障害などのため本人の意向を確認することが困難であったため、家族に対して終末期医療に関する意向調査を実施した状況ですが、経腸栄養を希望した2名は2名ともにご家族の意向によるものです。すなわち、ご本人が経腸栄養を希望された事例は皆無という結果でした。
※HDS-R:改訂長谷川式認知症スクリーニングテスト
得点による重症度分類は行わない(http://ninchisyoucareplus.com/plus/pdf/070421%E5%8A%A0%E8%97%A4%E6%8A%84%E9%8C%B2.pdf)ことになっております。しかしながら、各重症度別のHDS-R平均得点の目安も報告されています。
非認知症: 24.27±3.91
軽度 : 19.10±5.04
中等度 : 15.43±3.68
やや高度: 10.73±5.40
非常に高度: 4.04±2.62
大まかな目安として、中等度の認知機能低下(HDS-R≧16点)、やや高度の認知機能低下(15≧HDS-R>10点)、高度の認知機能低下(10点≧HDS-R)と覚えておいて下さい。
なお、認知機能検査が何点以下なら「意思能力の欠如」という明確な規定を定めることは困難です。それは、検査の点数には教育歴などが影響しますし、問題となる法律行為(意思表示)の内容によって、必要とされる意思能力は異なるという背景があるからです。
本人の意向を終末期医療に反映させるにあたって問題となってくる2つの大きな課題があります。一つは、私が2004年に実施した調査結果です。もう一つは、認知症における終末期の「定義」の問題です。定義の問題は非常に難しい問題ですので、1点目の課題について説明します。
私2004年7月~8月にかけて、アルツハイマー病患者さんの介護者39名を対象として意識調査を実施しました。その結果、39名中34名の方が、「自分自身が認知症になった場合に告知を希望する」と回答しました。しかし、患者さん本人に告知されているケースは34名中8名に過ぎませんでした(住田裕子:認知症の告知の問題. 老年精神医学雑誌 Vol.22 138-142 2011)。アルツハイマー病においては、自分自身が患者であるならばきちんと病名を知りたいけれど、家族の立場としては患者さん本人には知らせたくないという難しい問題も抱えております。

日本におきましては、告知に際して、診察室で突然病名を告げられるケースが後を絶ちません。認知症当事者である佐藤さんは著書(佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014)の中で告知を受けたときの状況を以下のように伝えています。
「2005年10月27日、私はアルツハイマー型認知症と診断されました。『あなたはアルツハイマー病です』と医師から言われたとき、私は頭が真っ白になり、質問することもできませんでした。」
「私の場合は、いきなり告知されたので、心の準備ができておらず、頭が真っ白になりました。ものすごいショックでした。
告知の際は、段階的に伝えるなどの配慮が必要だと思います。予後には個人差があることも伝えてほしいです。」
そこで、告知に際しても先ずは「本人意向」を確認し、告知すべきかどうか判断した方が良いだろうという考えに私は辿り着きました。第33回日本認知症学会学術集会で報告・発表した「全例告知」からは一歩後退する動きになってしまうかも知れません。
実はこの告知問題は、認知症の自動車運転の問題とも複雑に絡み合ってきます。高齢ドライバーの事故を防ぐため、75歳以上の高齢者が運転免許を更新する際「認知症の疑いがある」と判定された場合は、医師の診断を義務化するという道路交通法の改正案が、2015年6月11日の衆議院本会議で可決・成立しており、公布から2年以内に施行されます。すなわち、そこで認知症と診断されれば、ご本人に運転不可の理由を説明しなければなりませんので、本人の意に反して「“強制”告知」が導入される可能性があるのです。
以上のような背景も理解しアンケートにご協力よろしくお願いいたします。
質問1 本日の受診理由を教えて下さい。
( )
質問2 もし診察の結果、アルツハイマー病などの認知症であった場合、告知を希望されますか?
ご本人の意向:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
主たる介護者の意向:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
質問3 2の設問(本人意向)が「□はい」であった方にお聞きします。アルツハイマー病の標準的な経過(予後も含めて)について知りたいですか?(希望者にはFASTという資料をお渡ししますが、そこには厳しい内容が記載されている可能性もあります。)
ご本人の気持ち:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
主たる介護者の気持ち:
□ はい
□ いいえ
□ わからない
□ その他(具体的に:)
質問4 3の設問(本人の気持ち)が「□はい」であった方にお聞きします。
嚥下障害が出現し口から食べられなくなったときにどのような医療を希望しますか?
□ 自然な最期を希望する
□ 末梢からの点滴を希望する
□ 経鼻経管栄養を希望する
□ 胃ろうからの経腸栄養を希望する
□ 高カロリー輸液(TPN)を希望する
□ 医師に任せる
□ その他( )
質問5:認知症の本人(当事者)が思いを語ることが多くなってきておりますがどう感じられますか? ご自身は、当事者の一人として思いを発信したいですか?
□ 発信したい
□ わからない
□ 発信したくない
□ 匿名を条件に思いは伝えたい
□ その他( )
※上記回答の理由( )
アンケートは以上です。ご協力誠にありがとうございました。
本日の回答内容は、当院の診療録に保存するとともに、必要があれば今後の継続診療をお願いするかかりつけ医の医師に紹介状に添付して報告致します。
「偏見」の金縛りからの解放 [アルツハイマー病]
医師へ
告知の際は、段階的に伝えるなどの配慮が必要だと思います。予後には個人差があることも伝えてほしいです。
【佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014, p170】
解説:永田久美子(認知症介護研究・研修東京センター)─「偏見」の金縛りからの解放
いまの佐藤さんは、発症後一〇年余りを経過し、少しずつ記憶や判断等の障害が進み暮らしにくさが増えてきていますが、迷いながらも自分なりに考え、日々の暮らし方を自分で決め、楽しみや生きがいのある生活を求めて前向きに過ごしています。発症後、一〇年以上が経ってもこうした生き方ができるというのは、従来は考えられなかったことです(近年、佐藤さんのように、発症後一〇年以上を経過しても、自分なりに語り、暮らし続けている人が増えてきています)。
【佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014, pp196-197】
私の感想:
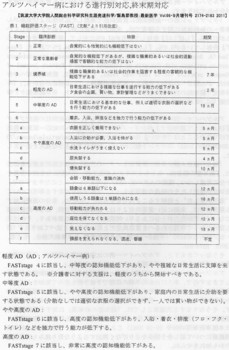
私が想像するには、佐藤雅彦さんは、FAST Stage3のごくごく初期に診断され、10年が経過した今、「軽度のアルツハイマー病」に留まっているという状況なのだと推察しております。
FAST Stage7fの期間は「不定」とされております。確かに個人差のあることは感じております。
告知の際は、段階的に伝えるなどの配慮が必要だと思います。予後には個人差があることも伝えてほしいです。
【佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014, p170】
解説:永田久美子(認知症介護研究・研修東京センター)─「偏見」の金縛りからの解放
いまの佐藤さんは、発症後一〇年余りを経過し、少しずつ記憶や判断等の障害が進み暮らしにくさが増えてきていますが、迷いながらも自分なりに考え、日々の暮らし方を自分で決め、楽しみや生きがいのある生活を求めて前向きに過ごしています。発症後、一〇年以上が経ってもこうした生き方ができるというのは、従来は考えられなかったことです(近年、佐藤さんのように、発症後一〇年以上を経過しても、自分なりに語り、暮らし続けている人が増えてきています)。
【佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014, pp196-197】
私の感想:

私が想像するには、佐藤雅彦さんは、FAST Stage3のごくごく初期に診断され、10年が経過した今、「軽度のアルツハイマー病」に留まっているという状況なのだと推察しております。
FAST Stage7fの期間は「不定」とされております。確かに個人差のあることは感じております。
佐藤雅彦:認知症になった私が伝えたいこと─講演活動を始める [アルツハイマー病]

講演活動を始める
二〇〇八年、埼玉県の職員を対象にした講演会「認知症の本人の声に学ぶ」に招かれて、これまでの私の体験をお話ししました。
…(中略)…
声を伝えるために、思いきっていろいろな場に出かけていったことで、自分のつながりや付き合いの幅が、認知症になる前よりむしろ広がっていきました。
しかし、よいことばかりではありません。
講演活動を続けていると、あるとき、知らない人から「売名行為はやめなさい」と言われて、とても傷つきました。
また、前向きなことを話すと、「困ったことや問題点はないか」と問い詰めるように聞かれたり、「認知症らしくない」と言われたりすることもあって、自分が一生懸命に生きようとすればするはど、世間から冷ややかに見られることが、苦しかったです。
「あなたは認知症ではないのでは?」「本当にアルツハイマー型認知症?」と疑われたことも、一度や二度ではありません。
不安になった私は、主治医のほかに、あらためて二人の専門医を訪ね、自分が「アルツハイマー型認知症」かどうか、診断してもらいました。
ここで、たしかに認知症であることが診断されて、むしろほっとしたような、奇妙な感じがしたものです。
【佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014, pp128-131】
私の感想:
述べたい私見はありますが、書かない方が良いと思います。
アルツハイマー型認知症
https://ja.wikipedia.org/wiki/%E3%82%A2%E3%83%AB%E3%83%84%E3%83%8F%E3%82%A4%E3%83%9E%E3%83%BC%E5%9E%8B%E8%AA%8D%E7%9F%A5%E7%97%87
症状は進行する認知障害(記憶障害、見当識障害、学習障害、注意障害、視空間認知障害や問題解決能力の障害など)であり、生活に支障が出てくる。重症度が増し、高度になると摂食や着替え、意思疎通などもできなくなり最終的には寝たきりになる。 階段状に進行する(すなわち、ある時点を境にはっきりと症状が悪化する)脳血管性認知症と異なり、徐々に進行する点が特徴的。症状経過の途中で、被害妄想や幻覚(とくに幻視)が出現する場合もある。暴言・暴力・徘徊・不潔行為などの問題行動(いわゆるBPSD)が見られることもあり、介護上大きな困難を伴うため、医療機関受診の最大の契機となる。
現在のところ、進行を止めたり、回復する治療法は存在していない。運動プログラムは日常生活動作を維持し、アウトカムを改善するという利益がある。罹患した人は、徐々に介護支援が必要となり、それは介護者にとって社会的、精神的、肉体的、経済的なプレッシャーとなっている。
全世界の患者数は210~350万人ほど(2010年)。大部分は65歳以上に発病するが、4~5%ほどは若年性アルツハイマー病 (Early-onset Alzheimer's disease) としてそれ以前に発病する。65歳以上人口の約6%が罹患しており、2010年では認知症によって48.6万人が死亡している。先進国において、ADは最も金銭的コストが高い疾患となっている。
アルツハイマー病の告知をどうするか [アルツハイマー病]

朝日新聞アピタル「ひょっとして認知症? PartⅡ」第20回・『認知症の代表的疾患─アルツハイマー病 アルツハイマー病の診断には時間がかかる』(2013.1.3公開)
じゃあ、たった1回の診察で「アルツハイマー病です」と診断されたらおかしいってことになるの?
はい。より正確に診断するためには、少なくとも6カ月は経過観察することが大切なんですよ。
しかし、家族によっては、初診に至るまでの詳細な経緯をメモ書きして持参されますので、それを読んで、「緩やかな発症と持続的な進行」を確認できれば、初診時にアルツハイマー病と診断が下されるケースは多々あります。
アルツハイマー病と診断されますと、次には「告知」をどうするかという問題が出てきます。
認知機能が中等度以上に低下している場合には、告知の意義が乏しい場合がほとんどです。それはご本人の病識が欠如していることが多いからです。
しかしながらごく初期の若年性アルツハイマー病の場合には、職場の配置換えや休職のタイミングなどをどうしたいかなど、本人の意向を確認しなければ、周囲には決めがたい重要な事柄が多々ありますので告知した方が望ましいと思われます。また、任意後見制度などの問題も絡んできます。
一方で、アルツハイマー病の安易な告知に警鐘を鳴らす意見もあります。群馬大学大学院保健学研究科の山口晴保教授は、「米国でアルツハイマー病と診断された地域在住高齢者の平均余命は、男性4.2年、女性5.7年と記載されています。本邦では、あなたの病気は認知症ですよ。死なない病気だから心配ありませんなどと無責任に本人に告知する医師がいるのが現状です。現時点では根治療法の確立していないアルツハイマー病の告知は、ガンの告知と同様に慎重でなければならない場合が多いと思います。」(認知症の正しい理解と包括的医療・ケアのポイント第2版 協同医書出版社, 東京, 2010, pp240-242)と指摘しております。
認知症と自殺に関する統計は少ないのが現状です。医療法人愛生会総合上飯田第一病院老年精神科の鵜飼克行部長は、「自殺企図の頻度は、疾患別では、アルツハイマー型認知症5.9%、脳血管性認知症5.4%と報告されている」(服部英幸編集 鵜飼克行著:BPSD初期対応ガイドライン ライフ・サイエンス, 東京, 2012, pp63-64)と報告しております。
私は、2004年7月から8月にかけて、アルツハイマー病患者さんの介護者39名を対象として意識調査を実施しました。その結果、39名中34名の方が、「自分自身が認知症になった場合に告知を希望する」と回答していました(住田裕子:認知症の告知の問題. 老年精神医学雑誌 Vol.22 138-142 2011)。しかし、患者さん本人に告知されているケースは34名中8名に過ぎませんでした。
アルツハイマー病においては、自分自身が患者であるならばきちんと病名を知りたいけれど、家族の立場としては患者さん本人には知らせたくないという難しい問題も抱えているのです。
佐藤雅彦:認知症になった私が伝えたいこと 有効視野 注意障害 [アルツハイマー病]

そして相談の結果、とりあえず三カ月の病気休暇を取ることになりました。
休暇に入った私は、アルツハイマー病のこと、これからのことを知りたくて、本を買ったり、図書館で探したりして、読みあさりました。
本に書かれている内容は、診断を受けた本人のためというよりは、介護する家族や、医療・介護の専門家向けのことばかり。
「多くの場合、六年から一〇年で全介護状態になる」という記述を見つけ、あらためて愕然とし、さらなるショックを受けました。本を読めば読むほど、
生きる自信がなくなっていきました。
もう、仕事を続けるのは無理だと、はっきり思いました。「本来であれば、
まだまだ現役で、バリバリ仕事をしている年齢なのに」と無念でしたが、でも、仕事だけで人生を終わりたくありませんでした。
病気休暇の期間が終わった二〇〇六年二月八日、私は二五年勤めた会社を退職しました。
生きていくことが揺さぶられる
退職後、しばらくの間は、それまで続けていた教会の礼拝やボランティアに通ったり、本を読んだりして、毎日を過ごしていました。
しかし、「これからどうしたらいいのか……」と考え始めると、将来が見えず、不安が不安を呼んで、どんどん落ち込みました。
病気により、記憶に障害が起きることがわかったので、毎日の自分の行動をノートに記録することにしましたが、メモを取ろうとしても、漢字が書けない。
ひどいときには、メモそのものができない。字が乱れて、あとでどう読んでいいのかわからなかったり。だいたい、そのノートをなくしてしまうのです。
それで、ノートに書く代わりに、私の得意なパソコンで、日記をつけ始めました。
ある日、銀行に記帳に行くと、引き出した覚えのない金額が記載されている
ので、驚きました。あわてて日記を読み返すと、「財布を忘れた」とか「午前中の記憶がない」といった記録ばかりが目につきました。
当時の日記の一部を、ここに引用します(原文のまま、一部仮名)。
2006.3.13
銀行の通帳記入にいくが、3月6日に3万円のひきだしがあるがまったく思い出せない。
…(中略)…
2006.3.26
信号が赤なのに目にはいらす横断しようとした。
2006.3.27
まだ、本を読む気力が残っていることがありがたい。
2006.3.30
「やさい」とゆう漢字が書けない。
…(中略)…
2006.5.31
夕食の弁当を買ったのに、忘れてまた夕食の材料を買いにいく。
2006.6.4
12年間付き合いのある教会員のAさん、Bさんの名前がすぐにでてこなかった。
【佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014, pp26-31】
私の感想:
「信号が赤なのに目に入らず横断しようとした。」という症状、実に怖いですよね。
この症状は、視野が狭くなっているためなのか、注意障害なのかどちらなんでしょうかね。
関連事項を以下にご紹介します。
《ひょっとして認知症?―第232回》注目される自動車運転の問題─競馬馬の目隠しをつけてトンネルをのぞく感じ(2013.8.19公開)
「有効視野」と聞きますと、私は、眼球運動異常とアルツハイマー病との関係を研究した報告(http://lib.nagaokaut.ac.jp/kiyou/data/study/k24/K24_8.pdf)を思い出します。
特定のターゲットの探索に関与しているのは、前頭眼野という部位です(ダーリア・W・ザイデル:芸術的才能と脳の不思議─神経心理学からの考察 河内十郎監訳,河内薫訳 医学書院, 2010, p189)。
若年性認知症を患ったクリスティーンさんは、視野の制限について以下のように語っています。
「競馬馬の目隠しをつけてトンネルをのぞいているような感じだ。周辺視野は狭くなり、まわりではっきりとした動きがあると、私はすぐにビクッと驚いてしまい、それまでの行動をじゃまされてしまう。まるでウインカーが点滅し続けているみたいだ。」(クリスティーン・ブライデン:私は私になっていく─痴呆とダンスを 馬籠久美子・桧垣陽子訳, クリエイツかもがわ, 2004, p132)
また、クリスティーンさんは、車を運転することの難しさについても言及しております(一部改変)。
「あなたに認知症があって、まだ車の運転をしているならば、いつまでそんなふうに人に頼らずにやっていけるのかと考えるだろう。ちょっと車が接触しただけでも、みんなから認知症のせいにされないだろうかと心配になる。車の運転をあきらめることは、認知症の人とその家族にとって、深い心の傷になる。現在、私は緊急時だけ運転することにしているが、我が家のある静かな田舎でも、家から二つ三つ通りを行くだけで私はとても不安になる。不測の事態に対して絶対に素早く反応できないと思うし、目先の道路に焦点を定めて集中するのはとても難しい。さらには、すべてのペダル、レバー、文字盤、ライトを覚えて、それらがどう動くのか、何のためのものか、そして自分が次にすべきことは何なのか、覚えておかなくてはならないのは大変なことなのだ。」(クリスティーン・ブライデン:私は私になっていく─痴呆とダンスを 馬籠久美子・桧垣陽子訳, クリエイツかもがわ, 2004, pp133-134)
では、有効視野が低下してくるとどのような交通事故を起こしやすくなってくるのでしょうか。
「通常、我々は運転中、視線を向けて網膜の中心で事物を捉える中心視とその周辺の情報にも注意を配る周辺視との両者を同時並行している。有効視野(Useful Field of View;UFOV)検査では、中心視と同時に意識でき、すばやい課題反応に活かされる周辺視野の範囲(有効視野)を評価する。Clayらによるメタ分析では、UFOV検査と否定的な運転行動の生起との関連が十分な効果量をもって(Cohen's d=0.95)示されている。高齢者では若齢者に比べて、放射方向へ周辺距離が増すにつれてUFOV課題の成績が低下する有効視野の狭隘が生じる。こうした有効視野の狭隘を本質とした視空的注意の障害は、交差点で出会い頭に衝突する事故が多いとされる高齢運転者一般の危険運転をよく説明するものであり、エビデンスも蓄積されている。」(河野直子:認知機能低下と運転適性:一般及び軽度認知障害の高齢運転者を対象とした研究動向. Dementia Japan Vol.27 191-198 2013)
メモ:Cohen's d
2グループの平均値の差を比較するt検定という手法があります。この手法では、効果量(Effect Size)として、dという指標を使います。dが0.2より大きいとき効果量は小さい(small)と言い、dが0.5より大きいとき効果量は中くらい(medium)と言い、dが0.8より大きいとき効果量は大きい(large)と言います(http://www.mizumot.com/method/mizumoto-takeuchi.pdf)。
《ひょっとして認知症?―第233回》注目される自動車運転の問題─「注意障害」が運転に与える影響(2013.8.20公開)
なお、「注意障害」が運転能力に及ぼす影響も大きいと思われます。
筑波大学医学医療系臨床医学域精神医学の朝田隆教授は、著書の中で認知症の人の運転特性について次のように述べています(朝田 隆編集:認知症診療の実践テクニック─患者・家族にどう向き合うか 医学書院, 東京, 2011, p173)。
「当初は注意不足や道を忘れたことに起因するトラブルである。あまり知られてないが、運転中にセンターラインに寄っていくという運転パターンは認知症の人では結構あるようである。注意すればしばらくの間は訂正できる。また1車線の道路では本人にとっての仮想センターラインがあるらしい。そこで次第に道路の左に寄っていくため側溝に落ちそうになるという話も家族介護者からよく聞く。」
センターラインに寄っていく場合も、道路外側に寄っていく場合もあるようですね。私がよく見かけるのは、片側2車線の道路で左車線を走っている車が、右車線にはみ出してくるケースです。そのような時に運転者の方を確認しますと、ほとんどの場合、かなりご高齢の方です。おそらく何らかの認知機能障害と関連しているのではないかと思っております。
ちょうど良い機会ですので、注意障害についてもう少し詳しくお話しておきましょう。
注意障害っていったい何でしょうか。主な注意機能には、「持続性注意」「選択的注意」「注意の配分」の3つがあり(藤田郁代、関啓子/編集 大槻美佳/著 標準言語聴覚障害学・高次脳機能障害学 医学書院, 東京, 2009, p134)、いずれも前頭葉が関与する機能とされています。
1 持続性注意
継時的に注意を持続させる能力。
関与する部位としては、右前頭葉という報告が多いです。
2 選択的注意
複数の刺激の中から、目標とする刺激を選択して注意を向ける機能。
この機能も右前頭葉が関与するとされています。
3 注意の配分
複数の作業を同時に行う場合に、うまく進めるのに最適な注意の配分を采配する能力。
言語性の課題では左前頭葉が、非言語性の課題では右前頭葉が関与するとされています。
Facebookコメント
「Sustained attention(持続性注意)とは、注意を一定時間維持することである。この障害によって同じ作業量の処理時間が長くなり、単位時間でこなせる業務量が減る。
Selective attention(選択性注意)は本来の標的と無関係の外的ノイズ(周囲の会話、聞こえてくるテレビ・ラジオの音声など)や内的ノイズ(自分の心に浮かぶ心配事や関心事など)に気をとられず、本来の標的に注意を向けることを指す。この機能に障害があると不要な刺激にすぐ注意が逸れてしまう。
Alternating attention(転換性注意)は2つの作業を交互に行うことで、一方の作業中は他方を中断する(例:文書作成中に電話がかかってきたら、ワープロ業務をいったん中断して電話対応のみ行う)。処理プロセスの切り替えが必要となる。
Divided attention(分配性注意、分割的注意など、ここでは前者)は複数課題を同時進行で行う(先の例では書類作成を続けながら電話対応する)機能である。」(豊倉 穣:注意とその障害. 精神科 Vol.23 152-162 2013)
Facebookコメント
注意障害を疑う症状・所見(豊倉 穣:注意とその障害. 精神科 Vol.23 152-162 2013)
・物事に注意を集中できない、落ち着きがない
・物事を継続するのに促しが必要
・経過とともに作業の効率が低下する、ミスが目立つようになる
・同じことを何度も聞き返す
・作業が長く続けられない
・騒々しく気が散る場面では作業がはかどらない
・グループでの討論についてゆけない
・反応や応答が遅く、行動や動作がゆっくり
・「すぐ疲れる、眠い、だるい」などの訴え
・活気がなくボーとしている
・すぐ注意が他のものに逸れてしまう
・2つの事柄を同時に処理、実行できない
・不注意によるミスがある
・物事の重要な部分を見落とす
佐藤雅彦:認知症になった私が伝えたいこと [アルツハイマー病]

はじめに
二〇〇五年一〇月二七日、私はアルツハイマー型認知症と診断されました。
「あなたはアルツハイマー病です」と医師から言われたとき、私は頭が真っ白になり、質問することもできませんでした。
当時、私はまだ五一歳でした。
医師から十分な説明がなかったので、私は書店や図書館に通い、「アルツハイマー」に関する本を片っ端から読んで、勉強しました。
でも、知識が増えるごとに、私は希望を失っていきました。
何を読んでも、
「認知症になると考えることができなくなる」
「日常生活ができなくなる」
「いずれ自分自身のこともわからなくなる」
「意思も感情もなくなる」
というようなことしか書かれていなかったからです。
認知症は、世間で言われているような怖い病気でしょうか。
私は、自分が認知症になり、できないことは増えましたが、できることもたくさんあることに気がつきました。
認知症の診断を受けて九年になりますが、いまも一人暮らしを続けています。
認知症であっても、いろいろな能力が残されているのです。
社会にある認知症に対する偏った情報、誤った見方は、認知症と診断された人自身にも、それを信じさせてしまいます。
この二重の偏見は、認知症と生きようとする当事者の力を奪い、生きる希望を覆い隠すものです。
私は、そのような誤解、偏見を、なくしていきたいと考えています。
【佐藤雅彦:認知症になった私が伝えたいこと. 大月書店, 東京, 2014, pp9-11】
私の感想:
> 認知症であっても、いろいろな能力が残されているのです。
共感致します。
> 「アルツハイマー型認知症」の診断を受けて九年になりますが、いまも一人暮らしを続けています。
アルツハイマー病の経過と合わない気がします。
典型的なアルツハイマー病の経過は、FASTをご参照下さい。

仮に「境界域」の中頃に早期診断できたとしても、アルツハイマー病であれば発症して7年も経過すれば「やや高度のAD」にさしかかっている頃であり、一人暮らしは困難なはずです。
私は、診断が間違っている可能性も否定できないと感じております。
アルツハイマー病の診断上の問題点は、私がm3の認知症フォーラムに寄せた記述が参考になると思いますので、以下にその記述をご紹介致します。
認知症の診断
> ペーペー精神科医:「認知症の診断について良い教科書や文献などあればご提示いただければ幸いです。DSMやICDではあまりはっきりしていない印象があります…。」
私は、日本認知症学会の専門医(指導医)、日本脳神経外科学会専門医ですが、認知症の診断に苦慮するケースは多々あります。
「後医は名医」と言いますように、前医(=日本認知症学会専門医)がアルツハイマー病ではないのに「アルツハイマー病」と誤診しているケースはしばしば見受けられます。逆もまた真なりで、私が誤診し後医がそれに気づいているケースがあることは指摘を受けていないだけでしばしば存在しているのであろうと推測しております。
とにかく、アルツハイマー病と鑑別が難しい疾患には、「うつ」「アパシー」「低活動型せん妄」といった一般的な疾患以外に、「SD-NFT」「AGD」といったような疾患もありますので、診断は決して容易ではありません。
https://medqa.m3.com/doctor/showForumMessageDetail357644.do
嗜銀顆粒性認知症(argyrophilic grain dementia;AGD):
AGDは、認知症の5~10%を占めるとされており、決して稀な疾患ではありません。そして、高齢になるほど頻度を増すものと考えられております(認知症テキストブック, 中外医学社, 2008, pp326-329)。AGDにおいて脳萎縮が顕著な部分は側頭葉内側ですので、記憶障害が主たる徴候で、進行しても他の認知機能は比較的保たれます。日常生活動作(Activities of Daily Living;ADL)もアルツハイマー病に比べると、比較的良好です。
AGDに特徴的とされるのは、易刺激性・被害妄想・不機嫌・激越などの「認知症に伴う行動障害と精神症状」(Behavioral and Psychological Symptoms of Dementia;BPSD)です。そして、易刺激性が最も頻度の高い症状です。認知機能が比較的保たれていますので、行動異常が症状として目立ちます。
AGDは、臨床的にはADとの鑑別が非常に難しい疾患です。金沢大学大学院医学系研究科脳老化・神経病態学(神経内科)の山田正仁教授は、「嗜銀顆粒性認知症(AGD)や神経原線維変化型老年期認知症(senile dementia of the neurofibrillary tangle type;SD-NFT)は高齢発症タウオパチーと呼ばれているが、それらの診断法は開発途上であり、ほとんどの患者はADと誤診されている。」(山田正仁:認知症疾患の精度の高い早期診断を目指して. 最新医学 Vol.68 741-742 2013)と指摘しております。
また、東京都健康長寿医療センター放射線診断科部長の德丸阿耶医師は、「海馬傍回萎縮をきたし認知症を惹起するAD以外の疾患、前述の嗜銀顆粒性認知症、海馬硬化症などが、ADと安易に誤診される場合も想定され、一般に広く普及してきたVSRAD
しかしながら近年においては、PIB-PET(http://apital.asahi.com/article/kasama/2013032600015.html)などのアミロイドイメージングが可能な時代となっており、アミロイドβが有意に検出されなければ、アルツハイマー病を除外診断できるようになっております。ただし、シリーズ第93回『アルツハイマー病の治療薬 期待される根本治療薬』(http://apital.asahi.com/article/kasama/2013032700006.html)において説明しましたように、PET(ポジトロン断層法)アミロイドイメージングに関する適正使用指針において示された適切な候補者の3条件のうちの1つは、「進行性の認知機能の低下がある65歳未満の人」でしたね。高齢発症の認知症患者さんに対してアミロイドPETが実施されることは基本的にはないのが今の現状です。
国立精神・神経医療研究センター病院臨床検査部医長の齊藤祐子医師は、AGDの臨床的特徴として以下の4点を挙げております(齊藤祐子、村山繁雄:嗜銀顆粒性認知症の鑑別診断. 最新医学 Vol.68 820-826 2013)。
①高齢発症であること。
②初発はもの忘れの症例が多いが、ADと比べ、頑固さ、易怒性など、前頭側頭型認知症と共通点があること。
③進行は緩徐で、MCI に比較的長期間とどまり、ADLも保たれる傾向がある。
④塩酸ドネペジルの効果は限定的で、いわゆるノンレスポンダーのことが多い。
上記のような特徴を持った認知症患者さんを診療した際には、AGDを念頭において診療に臨むことが肝要と言えそうですね。
メマンチンの費用対効果─2016.3.23講演会より [アルツハイマー病]
平成28年3月23日(水曜日)・講演会
久居一志地区医師会、第一三共株式会社共催の学術講演会が開催されました。
講師は、三重大学大学院医学系研究科・認知症医療学講座の佐藤正之准教授です。
興味深いお話:
①認知症“出前”ITスクリーニング
患者さんの立場としては、いきなり認知症の専門外来を受診ということにはハードルが高いので、専門医に受診すべきかどうかを、「かかりつけ医」から連絡を受けた「認知症連携パス推進員」が患者さん宅に訪問して(=出前)スクリーニングテスト(MMSE、BFB、AOS)を実施し、その結果を三重大学附属病院認知症センターで解析し「かかりつけ医」に結果報告するというシステムで、平成27年4月~9月までの結果が紹介されました。
②認知症初期集中支援チームの設置率
何と三重県が58.6%で全国1位だそうです。【2015年11月1日付中国新聞・朝刊】
③BMIが高い方が認知症になりにくい?
1,958,191名(40歳以上)の解析結果ですから信憑性が高いのかな・・。
しかもLancetに掲載されたようですし・・。
Our cohort of 1 958 191 people from UK general practices had a median age at baseline of 55 years (IQR 45–66) and a median follow-up of 9·1 years (IQR 6·3–12·6). Dementia occurred in 45 507 people, at a rate of 2·4 cases per 1000 person-years. Compared with people of a healthy weight, underweight people (BMI <20 kg/m2) had a 34% higher (95% CI 29–38) risk of dementia. Furthermore, the incidence of dementia continued to fall for every increasing BMI category, with very obese people (BMI >40 kg/m2) having a 29% lower (95% CI 22–36) dementia risk than people of a healthy weight. These patterns persisted throughout two decades of follow-up, after adjustment for potential confounders and allowance for the J-shape association of BMI with mortality.
【Qizilbash N et al:BMI and risk of dementia in two million people over two decades: a retrospective cohort study. The Lancet Diabetes & Endocrinology Vol.3 p431–436 2015 】
http://www.thelancet.com/journals/landia/article/PIIS2213-8587(15)00033-9/abstract
久居一志地区医師会、第一三共株式会社共催の学術講演会が開催されました。
講師は、三重大学大学院医学系研究科・認知症医療学講座の佐藤正之准教授です。
興味深いお話:
①認知症“出前”ITスクリーニング
患者さんの立場としては、いきなり認知症の専門外来を受診ということにはハードルが高いので、専門医に受診すべきかどうかを、「かかりつけ医」から連絡を受けた「認知症連携パス推進員」が患者さん宅に訪問して(=出前)スクリーニングテスト(MMSE、BFB、AOS)を実施し、その結果を三重大学附属病院認知症センターで解析し「かかりつけ医」に結果報告するというシステムで、平成27年4月~9月までの結果が紹介されました。
②認知症初期集中支援チームの設置率
何と三重県が58.6%で全国1位だそうです。【2015年11月1日付中国新聞・朝刊】
③BMIが高い方が認知症になりにくい?
1,958,191名(40歳以上)の解析結果ですから信憑性が高いのかな・・。
しかもLancetに掲載されたようですし・・。
Our cohort of 1 958 191 people from UK general practices had a median age at baseline of 55 years (IQR 45–66) and a median follow-up of 9·1 years (IQR 6·3–12·6). Dementia occurred in 45 507 people, at a rate of 2·4 cases per 1000 person-years. Compared with people of a healthy weight, underweight people (BMI <20 kg/m2) had a 34% higher (95% CI 29–38) risk of dementia. Furthermore, the incidence of dementia continued to fall for every increasing BMI category, with very obese people (BMI >40 kg/m2) having a 29% lower (95% CI 22–36) dementia risk than people of a healthy weight. These patterns persisted throughout two decades of follow-up, after adjustment for potential confounders and allowance for the J-shape association of BMI with mortality.
【Qizilbash N et al:BMI and risk of dementia in two million people over two decades: a retrospective cohort study. The Lancet Diabetes & Endocrinology Vol.3 p431–436 2015 】
http://www.thelancet.com/journals/landia/article/PIIS2213-8587(15)00033-9/abstract
認知症研究の最新動向(西澤正豊) [アルツハイマー病]

西澤正豊先生(新潟大学脳研究所神経内科)が2016年2月号の『リハビリテーション医学』の【教育講座】に、「認知症研究の最新動向」というタイトルで寄稿されております。あまり目新しい記載は無かったものの、アルツハイマー病(Alzheimer's disease;AD)に対するインスリンの経鼻投与の具体的な投与量などが紹介されておりました。
参考になりましたら幸いです。
認知症研究の最新動向
(冒頭省略)
予防介入検索研究
いったん発症したADの脳機能を回復させることはきわめて困難と予想されるので、AD治療の目標は発症予防に向かっている。1990年代に盛んに行われたライフスタイル研究では、複数の調査に共通するAD群の危険因子として、(1)認知症の家族歴の存在、(2)意識消失を伴う頭部外傷の既往、(3)本を読まない、趣味が少ない、あまり運動をしないなど、精神的・社会的活動に不活発、消極的であること、(4)歯の喪失、(5)甲状腺機能低下症の合併などが挙げられている。食事、酒、喫煙、既往の疾患や服薬歴、居住地、職業、職業性曝露、家族構成、ペットの飼育などとの関連性は確認されていない。問題は、後ろ向き研究で確認されたこれらの生活習慣を前向きの介入試験によって改善した場合、認知機能の低下が予防できるか否かであり、現在さまざまな試験が行われている。
AD発症予防のために、運動が有効であることはほぼ確立されている。たとえば、65歳以上の認知機能低下のない1,740人を対象として、散歩やジョギングなど15分以上の運動を行った場合と行わなかった場合を6年間追跡した結果では、週3回以上の運動を行った群では認知症の発症が有意に低下していたという5)。特に運動機能が低い場合ほど、運動効果が高いことも示されている。
また環境の重要性を指摘する大変興味深い報告もある(図5)6)。ここで飼育されているのはヒトアミロイド前駆体遺伝子の変異体を導入され、ヒトAβが次第に蓄積するトランスジェニックマウスであり、飼育環境が通常のものか、「enrich」されたものかという点のみが異なっている。図5-bのような「豊かな」環境で飼育すると、図5-aの通常の飼育環境に比してAβの蓄積は約6割に減少し、これにさらに運動を加えると約2割まで減少したという。仮にAD発症の遺伝的な負荷をもっていても、環境の改善と運動の効果によって、ADの発症を大きく遅らせることが可能であることを示唆する結果である。ヒトでは具体的にどのような環境が望ましいのか、今後の研究の進展が大いに期待される。
糖尿病とAD
…(中略)…
インスリン受容体の脳内分布は、嗅球、視床下部、海馬、大脳皮質などで発現が高いことが明らかになっており、視床下部のインスリン受容体は食欲調節や末梢での糖代謝調節に、海馬のインスリン受容体はシナプス可塑性を介して学習記憶機能に関与するとされている。そこで、鼻腔粘膜を介したインスリンの脳内へのデリバリーが試みられている。健常者に160単位のインスリンを鼻腔内から投与すると、血糖値には影響せず、認知機能の向上が認められたという。さらにADに対して40単位のインスリンを経鼻投与すると、脳の糖代謝が改善し、併せて認知機能も改善したという報告もある9)10)。インスリンの経鼻投与が認知機能の改善に有効か否か、大規模試験の結果が待たれる。
まとめ
(省略)
文献
5)Larson EB, Wang L, Bowen JD, McCormick WC, Teri L, Crane P, Kukull W:Exercise is associated with reduced risk for incident dementia among persons 65 years of age and older.Ann Intern Med 2006;144:73-81
6)Lazarov O, Robinson J, Tang YP, Hairston IS, Korade-Mirnics Z, Lee VM, Hersh LB, Sapolsky RM, Mirnics K, Sisodia SS:Environmental enrichment reduces Abeta levels and amyloid deposition in transgenic mice.Cel1 2005;120:701-713
9)Craft S, Baker LD, Montine TJ, Minoshima S, Watson GS, Claxton A, Arbuckle M, Callaghan M, Tsai E, Plymate SR, Green PS, Leverenz J, Cross D, Gerton B:Intranasal insulin therapy for Alzheimer disease and amnestic mild cognitive impairment: a pilot clinical trial.Arch Neurol 2012;69:29-38
10)Claxton A, Baker LD, Hanson A, Trittschuh EH, Cholerton B, Morgan A, Callaghan M, Arbuckle M, Behl C, Craft S:Long-acting intranasal insulin detemir improves cognition for adults with mild cognitive impairment or early-stage Alzheimer's disease dementia.J Alzheimers Dis 2015;44:897-906
【西澤正豊:認知症研究の最新動向 Jpn J Rehabil Med Vol.53 No.2 152-157 2016】
P.S.
文献6の要約は以下にて閲覧できます。
http://www.ncbi.nlm.nih.gov/pubmed/15766532
アルツハイマー介護負担、日本と台湾での比較:熊本大学 [アルツハイマー病]
アルツハイマー介護負担、日本と台湾での比較:熊本大学
台湾におけるアルツハイマー病(AD)の介護負担は、日本と同様に緊急の社会的課題となっている。介護負担の比較は、それぞれの国における介護者の負担感を明確にする可能性がある。熊本大学の松下 正輝氏らは、日本と台湾のADに対する介護負担の比較を行った。International psychogeriatrics誌オンライン版2016年1月28日号の報告。
試験参加者は外来AD患者343人、日本の介護者230人および台湾の介護者113人。Zarit介護負担尺度(ZBI)の日本語版と中国語版を使用し、介護負担を評価した。初期解析では、各グループのZBIの因子構造を確認するため、探索的因子分析を行った。そして、複数グループ構造方程式モニタリング(MG-SEM)は、ZBIの測定不変性(たとえば構造不変性、計量不変性、スカラー不変性など)を評価するために使用した。最後に、日本と台湾のZBI潜在因子平均値を比較した。
主な結果は以下のとおり。
・両グループにおいて、確証的因子分析では、「介護者の生活への影響」「恥ずかしさ/怒り」「依存関係」の3つの要因が抽出された。
・MG-SEMでは、許容可能なモデルの適合を示し、部分スカラー不変性を認めた[CFI(comparative fit index):0.901、RMSEA(root mean square error of approximation):0.066]。
・潜在因子平均値の比較では、台湾の介護者における「介護者の生活への影響」のスコアは、日本の介護者よりも有意に高かった(p=0.001)。
・しかし、台湾の介護者の「依存関係」は、日本の介護者よりも低かった(p<0.001)。
結果を踏まえ、著者らは「部分測定不変性により、両国の潜在的因子平均値を比較することができた。比較の結果、日本と台湾では介護負担の感じ方に違いがある可能性が示唆された」としている。
【PMID:26817492
Cross-cultural study of caregiver burden for Alzheimer's disease in Japan and Taiwan: result from Dementia Research in Kumamoto and Tainan (DeReKaT).
Journal
International psychogeriatrics / IPA. 2016 Jan 28;1-8.
Author
Masateru Matsushita, Ming-Chyi Pai, Cai-Ying Jhou, Asuka Koyama, Manabu Ikeda】
台湾におけるアルツハイマー病(AD)の介護負担は、日本と同様に緊急の社会的課題となっている。介護負担の比較は、それぞれの国における介護者の負担感を明確にする可能性がある。熊本大学の松下 正輝氏らは、日本と台湾のADに対する介護負担の比較を行った。International psychogeriatrics誌オンライン版2016年1月28日号の報告。
試験参加者は外来AD患者343人、日本の介護者230人および台湾の介護者113人。Zarit介護負担尺度(ZBI)の日本語版と中国語版を使用し、介護負担を評価した。初期解析では、各グループのZBIの因子構造を確認するため、探索的因子分析を行った。そして、複数グループ構造方程式モニタリング(MG-SEM)は、ZBIの測定不変性(たとえば構造不変性、計量不変性、スカラー不変性など)を評価するために使用した。最後に、日本と台湾のZBI潜在因子平均値を比較した。
主な結果は以下のとおり。
・両グループにおいて、確証的因子分析では、「介護者の生活への影響」「恥ずかしさ/怒り」「依存関係」の3つの要因が抽出された。
・MG-SEMでは、許容可能なモデルの適合を示し、部分スカラー不変性を認めた[CFI(comparative fit index):0.901、RMSEA(root mean square error of approximation):0.066]。
・潜在因子平均値の比較では、台湾の介護者における「介護者の生活への影響」のスコアは、日本の介護者よりも有意に高かった(p=0.001)。
・しかし、台湾の介護者の「依存関係」は、日本の介護者よりも低かった(p<0.001)。
結果を踏まえ、著者らは「部分測定不変性により、両国の潜在的因子平均値を比較することができた。比較の結果、日本と台湾では介護負担の感じ方に違いがある可能性が示唆された」としている。
【PMID:26817492
Cross-cultural study of caregiver burden for Alzheimer's disease in Japan and Taiwan: result from Dementia Research in Kumamoto and Tainan (DeReKaT).
Journal
International psychogeriatrics / IPA. 2016 Jan 28;1-8.
Author
Masateru Matsushita, Ming-Chyi Pai, Cai-Ying Jhou, Asuka Koyama, Manabu Ikeda】



